Úvodem
Páteř jako základ našeho těla.
 Informace o léčbě onemocnění páteře
s garancí Prof. MUDr. Jana Štulíka, CSc.
Informace o léčbě onemocnění páteře
s garancí Prof. MUDr. Jana Štulíka, CSc.
Poranění páteře může nastat náhle – při autonehodě, pádu z výšky nebo při sportu, a často vede k bolesti, omezení pohybu i vážnějším komplikacím.
Kapitola 2.
Páteř je umístněna uprostřed těla a ve zdravém stavu, plní tři hlavní úlohy: umožňuje pohyb (díky svalům, které se na ni upínají), poskytuje oporu (drží tělo vzpřímené) a chrání nervy (ochrana pro míchu a nervové kořeny).
Páteř se skládá z kostí – jednotlivých obratlů, měkkých „polštářků“ mezi nimi (meziobratlové ploténky, které tlumí nárazy) a vazů (ligamentů), které všechno drží pohromadě.
Pro lepší představu si páteř můžeme rozdělit na několik vertikálních částí:
Každý obratel má vpředu tělo (které nese váhu)
a vzadu oblouk s výběžky (které spojují obratle mezi sebou a chrání nervy).
Výjimkou je první a druhý krční obratel – atlas (C1) nemá klasické tělo ale vypadá jako kruh a skrz „zub“ – výběžek obratle C2 se spojuje a vytváří tzv. atlanto – axiální komplex který přenáší váhu hlavy na zbytek páteře.
Obratle v dolní části krku (C3-C7) jsou štíhlé, s malými „hrbolky“ na stranách (unkovertebrální klouby), které pomáhají stabilizovat pohyb do stran.
Hrudní obratle (T) jsou robustnější vpředu než po stranách, mají silné výběžky na stranách (pro spoj s žebry) a dlouhé, štíhlé výběžky vzadu, které směřují dolů. Díky tomu je tato část páteře pevná ve spojení se žebry chrání srdce a plíce.
Bederní obratle (L1-L5) jsou široké po stranách a jsou určená k přenášení většiny váhy těla.
Nakonec sakrum (křížová kost) je složitá kost, která spojuje páteř s pánví. Pro pacienty je důležité vědět, že zlomeniny zde mohou ovlivnit nervy které ovládají močení, vyměšovaní nebo sexuální funkce.
Kapitola 3.
Nejčastějším důvodem poranění páteře jsou autonehody, na druhém místě pády z výšek, dále sportovní aktivity a hry. Pro mladší jedince jsou typická vysokoenergetická poranění (auto, chodec, pád z výše), pro starší nízkoenergetické násilí (prostý pád). Mezi mladšími pacienty jsou častěji poraněni muži, ve vyšším věku se rozdíly stírají. U dětských pacientů pozorujeme nejčastěji mnohočetné zlomeniny zvláště hrudní páteře, které jsou většinou léčeny konzervativně. U nejstarších pacientů léčíme často osteoporotické zlomeniny hrudní a bederní páteře, kterých přibývá vzhledem ke stárnutí populace a vznikají banálními pády. Nejběžněji poraněnými obratli jsou C5-C6 na krční páteři a T12-L1 v torakolumbálním přechodu.
Základem diagnostiky je vždy pečlivě odebrána anamnéza pacienta (Váš lékař si s vámi promluví o vašem zdravotním stavu a událostech kolem úrazu), následuje fyzikální a zejména neurologické vyšetření kde se zkontroluje Vaše citlivost, síla svalů a nervové reflexy. Tyto kroky jsou klíčové, ale úplný obraz o typu poranění nám dají až speciální zobrazovací metody.
Základem je rentgen (RTG) v přední a boční poloze, který rychle odhalí zásadní patologii a pomůže rozhodnout další směrování.
CT (počítačová tomografie) je skvělé na zobrazení kostí a přesné určení, kde je zlomenina a o jaký typ se jedná.
MR exceluje v zobrazení měkkých částí, jako jsou ploténky mezi obratli, vazy nebo nervy.
U pacientů s více zraněními (polytrauma) se RTG často přeskakuje a rovnou se dělá CT (celé páteře, protože je to rychlejší a detailnější. Pokud je poranění méně závažné, CT se zaměřuje jen na postiženou oblast, přičemž se prohlédne alespoň tři obratle nad a pod místem zranění.
Jestliže po úrazu se manifestují neurologické potíže, jako je brnění, slabost nebo ztráta citlivosti, doplňuje se magnetická rezonance (MR), která detailně zobrazí měkké tkáně a zmapuje vnitřek páteřního kanálu. U dětí se MR dělá hned jako druhé vyšetření a CT až dle toho, co MR odhalí, aby se minimalizovala radiační zátěž.
Kapitola 4.
Klíčové je rozhodnout, zda poranění páteře léčit konzervativně (bez operace) nebo chirurgicky.
Pokud jde o méně závažné zlomeniny, které nejsou nestabilní, nepoškozují nervy, nemají velké posuny kostí a nehrozí jim selhání, volíme konzervativní postup – to znamená, že se spoléhat na přirozené hojení těla s podporou režimových opatření.
U nejlehčích zlomenin stačí klid na lůžku, léky proti bolesti a postupné vracení se k normálnímu postoji a chůzi, až když ustoupí nejsilnější bolest. Při vstávání a pohybu pomáhá korzet nebo podpažní berle – cílem je odlehčit páteřní sloupec a tým umožnit hojení zlomeniny.
Celková doba léčby je u dospělých obvykle 12 až 16 týdnů. U dětí se to zkracuje podle věku na 6 až 12 týdnů, a to z důvodu že tělo se hojí rychleji. Většina poranění páteře u dětí se úspěšně zvláda bez nutnosti operace.
Operační léčbu a indikace k ní rozdělujeme na absolutní a relativní.
Stenóza páteřního kanálu o více než 50 %, snížení přední hrany těla obratle o více než 50 %, klínovitá deformita těla obratle 20° a více, mnohočetné zlomeniny u dospělého pacienta. Další relativní indikací k operaci jsou ligamentózní poranění, vazy se hojí méněcennou jizvou a riziko pozdní nestability je velké. Relativní indikace znamená že operace je nutná ale snese krátký odklad – lze operovat i po doléčení jiných přidružených traumat nebo onemocnění.
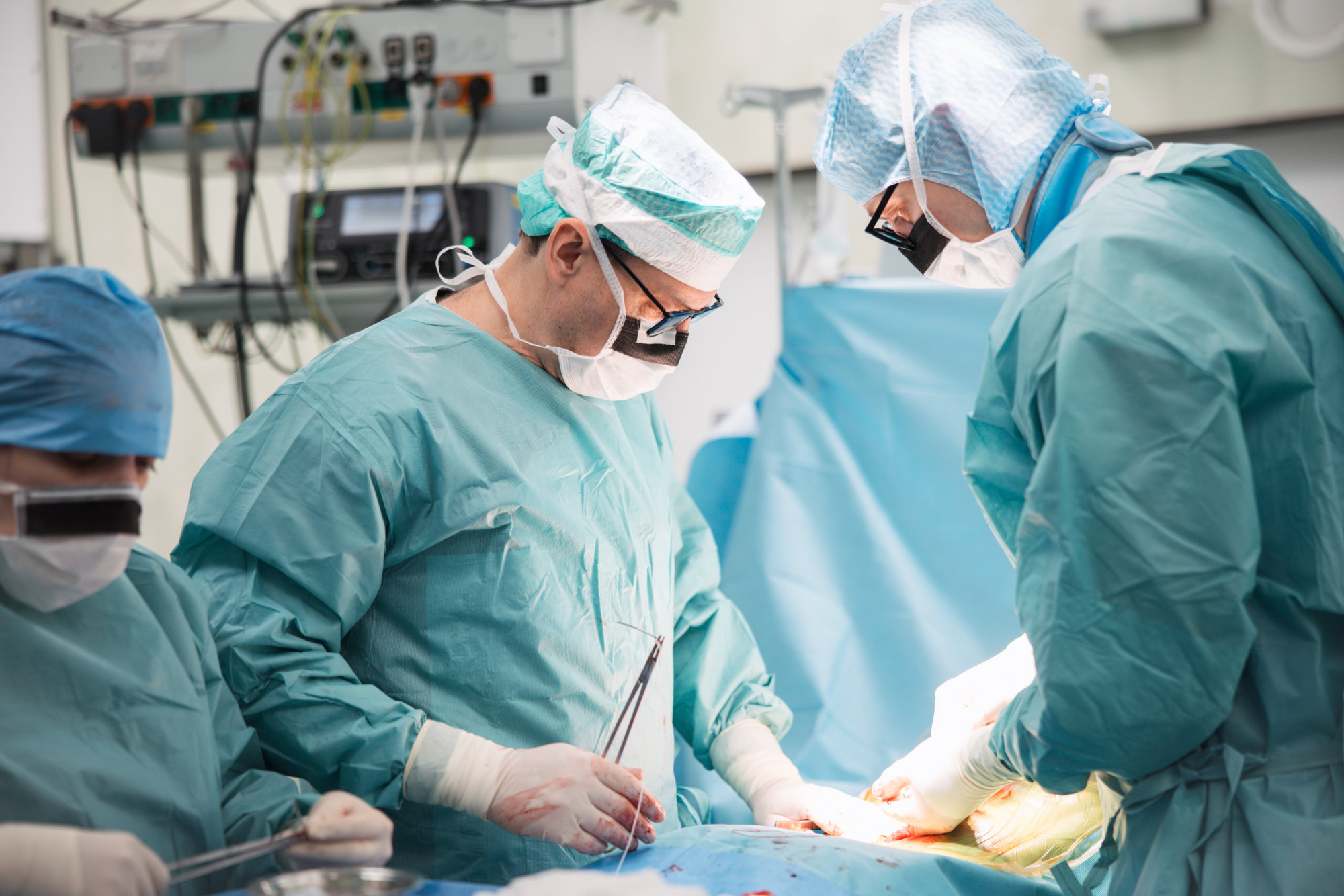
Za absolutní indikaci k operaci je považováno poranění páteře s neurologickým deficitem a hrubou dislokací páteřního sloupce. Nervové struktury mohou být utlačeny třemi způsoby:
Pacienty s poraněním míchy nebo ostatních nervových struktur operujeme, co nejdříve to dovoluje celkový stav pacienta, ideálně do 4-6 hodin od úrazu. Při komplikovaných úrazech je primární zajištění životně důležitých funkcí (oběh, ventilace, edém mozku atd.), následuje operace páteře. Poranění obratlů kranio-cervikalního přechodu (hlava+C1+C2) je vzhledem k riziku postižení dechového centra nutné považovat rovněž za život ohrožující.
Principem operační léčby je dekomprese nervových struktur, repozice páteře do fyziologického tvaru, zajištění reponované polohy vnitřním fixátorem a dosažení definitivní stability páteře po zhojení zlomeniny.
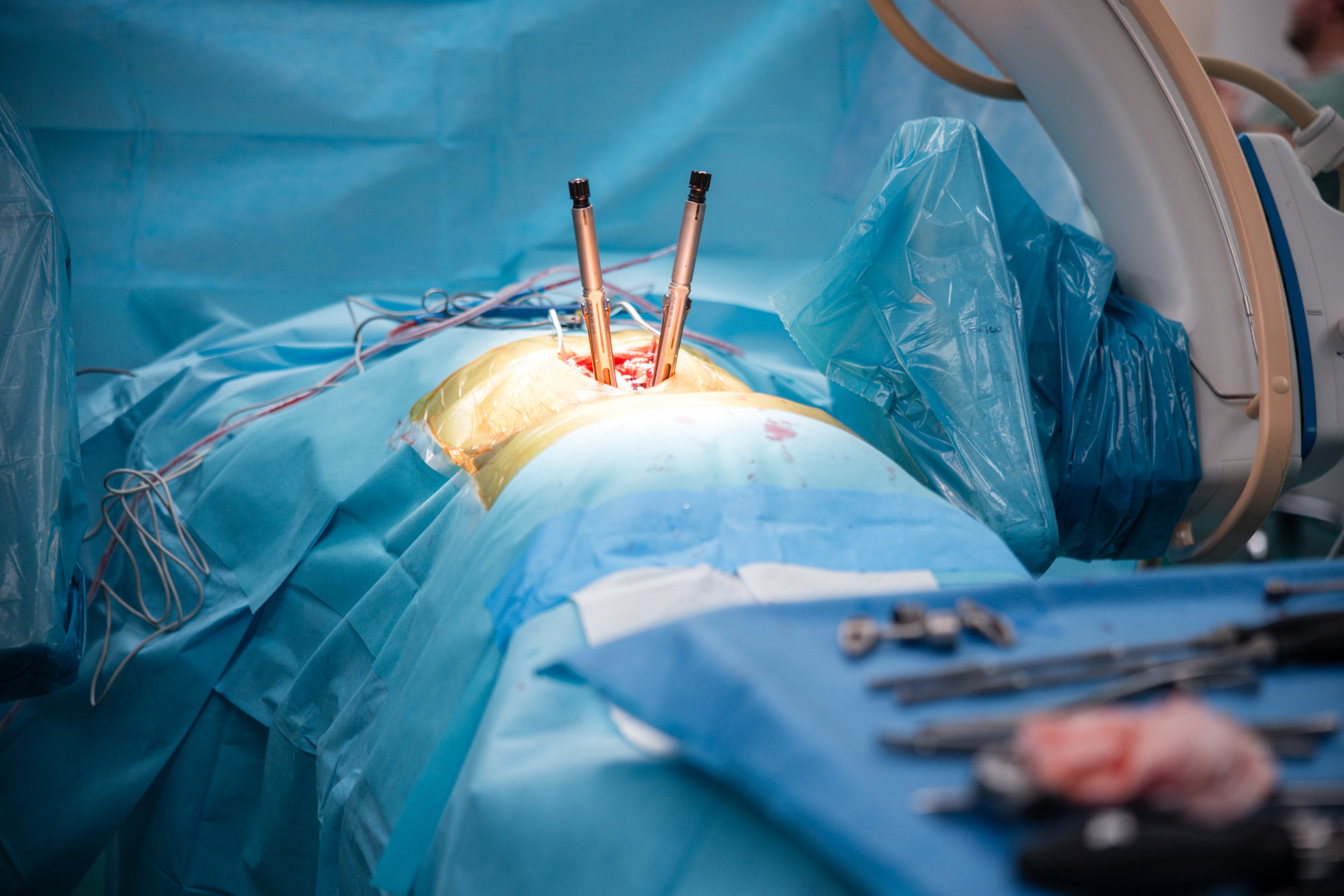
Jednotlivé procedury se při operačním výkonu prolínají a fungují společně. Pro zajištění primární pooperační stability ze zadního přístupu používáme v krční i torakolumbální oblasti vnitřní fixátory. Jejich součástí jsou šrouby případně háky a spojovací tyče překlenující poraněný páteřní segment. Z předního přístupu jsou nejčastěji aplikovány kostní štěpy nebo klece přemostěné dlahou v krční oblasti, expandibilní klece a fixátory v torakolumbální oblasti. Všechny fixační prvky jsou vyrobeny ze slitiny titanu, která omezuje negativní stíny na vyšetření CT a jsou MR kompatibilní. Pro dosažení trvalé kostní stability používáme přemostění poraněného obratle nebo obratlů kostními štěpy z lopaty kosti kyčelní nebo syntetickou náhradu (trikalciumfosfát, hydroxiapatit).

Stejně jako v případě konzervativní léčby je nutno po operaci dodržovat šetřící režim s chůzí o podpažních berlích nebo v korzetu po dobu minimálně 12 týdnů. Rehabilitaci a postupný návrat do plné zátěže je indikován až po úplném zhojení zlomeniny – většinou 12 – 16 týdnů od úrazu. Kovový materiál odstraňujeme u dospělých po jednom roce u dětí podle věku i dříve. Implantáty aplikované z předního přístupu většinou ponecháváme trvale.
Přednosta Kliniky spondylochirurgie 1. LF a FN Motol
Spoluzakladatel české spondylochirurgie jako samostatného medicínského oboru. Profesorem v oboru ortopedie od roku 2010.
Od roku 2016 přednosta Kliniky spondylochirurgie 1. lékařské fakulty Univerzity Karlovy a Fakultní nemocnice v Motole.
Autor řady odborných publikací a několika unikátních operačních postupů. Pacienty byl vyhlášen lékařem roku 2017.